Bệnh bạch hầu là một bệnh truyền nhiễm cấp tính thuộc nhóm B (là các bệnh truyền nhiễm nguy hiểm có khả năng lây truyền nhanh và có thể gây tử vong) trong Luật phòng, chống bệnh truyền nhiễm của nước ta, có tính chất gây dịch, chủ yếu lây truyền theo đường hô hấp, do trực khuẩn bạch hầu (Corynebacterium diphtheriae) gây nên. Bệnh có thể gặp ở mọi lứa tuổi nhưng 70% là ở trẻ dưới 15 tuổi và chưa tiêm vắc-xin. Ngay cả khi được điều trị, tỷ lệ tử vong của bệnh cũng lên tới 5-10%.
- Lịch sử của bệnh
Các ghi chép sớm nhất về bệnh bạch hầu được cho là bởi Hippocrates thời Hy Lạp thế kỷ V-IV TCN. Năm 1821, bác sĩ người Pháp Pierre Bretonneau là người đã mô tả, chẩn đoán và đặt tên bệnh là “diphtheria” (nguồn gốc từ tiếng Hy Lạp là “diphthera”) mô tả đặc điểm giả mạc đặc trưng của bệnh. Năm 1884, hai nhà vi khuẩn học người Đức là Edwin Klebs và Friedrich Löffler đã phân lập được vi khuẩn bạch hầu và chứng minh vi khuẩn này là căn nguyên gây bệnh bạch hầu. Do đó, trực khuẩn bạch hầu còn được gọi là trực khuẩn Klebs-Löffler. Điều trị bệnh bạch hầu có tiến triển đáng kể từ năm 1890 khi Emil von Behring và Shibasaburo Kitasato phát triển được kháng độc tố bạch hầu trên chuột lang.
Bạch hầu đã gây ra các vụ dịch lớn trong lịch sử như ở New England (1735–1740), châu Âu trong Thế chiến II và Liên Xô cũ (những năm 1990). Đến cuối thế kỷ XX, tỷ lệ bạch hầu giảm mạnh do chiến dịch tiêm chủng của Tổ chức Y tế Thế giới (WHO). Tuy nhiên, các đợt bùng phát tiếp tục xảy ra ở những nơi có nguồn lực hạn chế.
Tại Việt Nam, nhờ có chiến lược tiêm chủng vắc-xin Bạch hầu – Ho gà – Uốn ván (DPT) trong chương trình Tiêm chủng mở rộng từ năm 1981 mà tỷ lệ nhiễm Bạch hầu đã giảm mạnh vào những năm 2010. Tuy vậy, từ năm 2013, các đợt bùng phát dịch lẻ tẻ đã xảy ra, chủ yếu ở các tỉnh miền Trung và Tây Nguyên và gần đây là các tỉnh phía Bắc như Hà Giang, Điện Biên, Thái Nguyên.
- Tác nhân gây bệnh
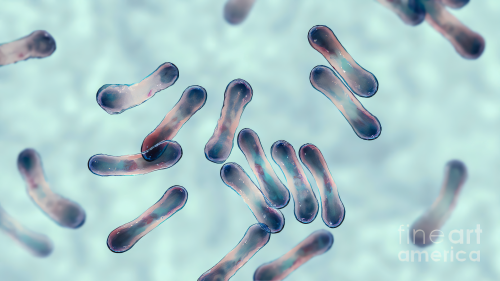
– Tên tác nhân: Corynebacterium diphtheriae thuộc họ Corynebacteriaceae. Vi khuẩn bạch hầu có 3 týp là Gravis, Mitis và Intermedius.
– Hình thái: Hình thể vi khuẩn đa dạng, gram (+). Điển hình là trực khuẩn có một hoặc 2 đầu phình to nên còn gọi là trực khuẩn hình chuỳ, dài 2-6 µm, rộng 0,5-1µm. Không sinh nha bào, không di động.
– Khả năng tồn tại trong môi trường bên ngoài:
+ Vi khuẩn có sức đề kháng cao ở ngoài cơ thể và chịu được khô lạnh. Nếu được chất nhày bao quanh bảo vệ thì vi khuẩn có thể sống trên đồ vật vài ngày đến vài tuần; trên đồ vải có thể sống được 30 ngày; trong sữa, nước uống sống đến 20 ngày; trong tử thi sống được 2 tuần.
+ Vi khuẩn bạch hầu nhạy cảm với các yếu tố lý, hoá. Dưới ánh sáng mặt trời trực tiếp, vi khuẩn sẽ bị chết sau vài giờ, ánh sáng khuyếch tán sẽ bị diệt sau vài ngày. Ở nhiệt độ 580C vi khuẩn sống được 10 phút, ở phenol 1% và cồn 60 độ có thể sống được 1 phút. Chuột lang có cảm nhiễm cao đối với vi khuẩn bạch hầu.
+ Bản chất của ngoại độc tố bạch hầu là một protein có tính kháng nguyên đặc hiệu, độc tính cao, không chịu được nhiệt độ và focmol. Ngoại độc tố của các typ vi khuẩn bạch hầu đều giống nhau. Ngoại độc tố khi được xử lý bằng nhiệt độ và focmol sẽ mất độc lực, được gọi là giải độc tố (anatoxine) dùng làm vắc xin.
- Đặc điểm dịch tễ học
– Bệnh bạch hầu lưu hành rộng rãi ở mọi nơi trên thế giới và đã gây nên các vụ dịch nghiêm trọng, nhất là ở trẻ em trong thời kỳ chưa có vắc xin dự phòng. Năm 1923, vắc xin giải độc tố bạch hầu ra đời và từ đó đến nay tính nghiêm trọng của bệnh dịch đã thay đổi trên toàn thế giới.
– Bệnh bạch hầu thường xuất hiện trong những tháng lạnh ở vùng ôn đới. Bệnh có tính mùa, thường tản phát, có thể phát triển thành dịch nhất là ở trẻ dưới 15 tuổi chưa được gây miễn dịch đầy đủ.
- Nguồn truyền nhiễm.
– Ổ chứa: ổ chứa vi khuẩn bạch hầu là ở người bệnh và người lành mang vi khuẩn. Đây vừa là ổ chứa, vừa là nguồn truyền bệnh.
– Thời gian ủ bệnh: Từ 2 đến 5 ngày, có thể lâu hơn.
– Thời kỳ lây truyền: Thường không cố định. Người bệnh đào thải vi khuẩn từ thời kỳ khởi phát, có thể ngay từ cuối thời kỳ ủ bệnh. Thời kỳ lây truyền kéo dài khoảng 2 tuần hoặc ngắn hơn, ít khi trên 4 tuần. Người lành mang vi khuẩn bạch hầu có thể từ vài ngày đến 3, 4 tuần, rất hiếm trường hợp kéo dài tới 6 tháng. Điều trị kháng sinh có hiệu quả nhanh chóng sẽ chấm dứt sự lây truyền. Hiếm có trường hợp mang vi khuẩn mãn tính kéo dài trên 6 tháng.
- Phương thức lây truyền: Bệnh bạch hầu được lây truyền qua đường hô hấp do tiếp xúc với người bệnh hoặc người lành mang vi khuẩn bạch hầu. Bệnh còn có thể lây do tiếp xúc với những đồ vật có dính chất bài tiết của người bị nhiễm vi khuẩn bạch hầu.
- Tính cảm nhiễm và miễn dịch:
– Kháng thể miễn dịch của mẹ truyền sang con có tác dụng miễn dịch bảo vệ và thường sẽ hết tác dụng trước 6 tháng tuổi. Mọi lứa tuổi đều có thể bị mắc bệnh nếu chưa có miễn dịch đặc hiệu. Bệnh nhân mắc bạch hầu sau khi khỏi bệnh sẽ không bị mắc lại vì cơ thể được miễn dịch lâu dài.
– Đối với các thể nhiễm khuẩn ẩn tính cũng tạo được miễn dịch. Tính miễn dịch của kháng độc tố, kể cả miễn dịch được tạo thành sau khi tiêm vắc xin giải độc tố (toxoid) sẽ bảo vệ được cơ thể đối với bệnh bạch hầu, nhưng không ngăn ngừa được sự nhiễm khuẩn tại chỗ vùng mũi họng.
– Để đánh giá mức độ cảm thụ của bệnh, kể cả đánh giá hiệu quả tiêm vắc xin bạch hầu, người ta làm phản ứng Shick. Nếu phản ứng Shick (+), có nghĩa là cơ thể không có kháng thể bạch hầu và cần phải tiêm vắc xin. Trường hợp phản ứng Shick (-), có nghĩa là trong cơ thể đã có kháng thể trung hoà độc tố và không cần tiêm vắc xin.
- Đặc điểm của bệnh
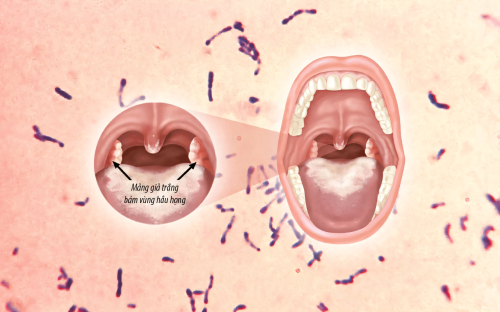
7.1. Dấu hiệu lâm sàng:
+ Viêm họng, mũi, thanh quản.
+ Họng đỏ, nuốt đau.
+ Da xanh, mệt, nổi hạch ở dưới hàm làm sưng tấy vùng cổ
+ Khám thấy có giả mạc (Cần phân biệt tính chất của giả mạc bạch hầu với giả mạc mủ. Giả mạc bạch hầu thường trắng ngà hoặc mầu xám dính chặt vào xung quanh tổ chức viêm, nếu bóc ra sẽ bị chảy máu. Cho giả mạc vào cốc nước dù có khuấy mạnh cũng không tan. Còn giả mạc mủ thì sẽ bị hoà tan hoàn toàn trong cốc nước). Vùng niêm mạc xung quanh giả mạc bị xung huyết.
+ Bạch hầu thanh quản là thể bệnh nặng ở trẻ em. Biểu hiện lâm sàng bị nhiễm ngoại độc tố bạch hầu tại chỗ là giả mạc và biểu hiện toàn thân là nhiễm độc thần kinh, làm tê liệt thần kinh sọ não, thần kinh vận động ngoại biên và thần kinh cảm giác và/hoặc viêm cơ tim. Tỷ lệ tử vong khoảng 5% – 10%.
– Ca bệnh xác định: Phân lập vi khuẩn bạch hầu dương tính từ mẫu bệnh phẩm lâm sàng.
7.2. Chẩn đoán phân biệt với một số bệnh tương tự: Cần lưu ý phân biệt với bệnh viêm họng có giả mạc mủ khác hoặc viêm amydan có hốc mủ.
7.3. Xét nghiệm
– Loại mẫu bệnh phẩm: Ngoáy họng lấy chất dịch nhầy ở thành họng hoặc giả mạc tại chỗ viêm.
– Phương pháp xét nghiệm:
+ Thường chỉ dùng phương pháp soi kính hiển vi: Làm tiêu bản nhuộm Gram soi kính hiển vi; trực khuẩn bắt màu Gram (+), hai đầu to. Hoặc nhuộm Albert; trực khuẩn bắt màu xanh.
+ Có thể phân lập vi khuẩn bạch hầu trên môi trường đặc hiệu nhưng chậm có kết quả, ít khi dùng phương pháp tìm kháng thể trong máu bệnh nhân.
DS. Hà Mỹ Nhân – Khoa KTXNYH (Tổng hợp)
Tài liệu tham khảo:
https://vncdc.gov.vn/benh-bach-hau-nd14501.html
https://benhnhietdoi.vn/chuyen-de/chi-tiet/benh-bach-hau-diphtheria/178
 1900 2039
1900 2039