NTTU – Hội chứng hô hấp cấp tính nghiêm trọng (Severe acute respiratory syndrome coronavirus 2 – SARS-CoV-2) gây nên đại dịch với tác nhân chính là coronavirus 2 (2019-nCoV) và các biến thể, có ảnh hưởng tiêu cực đến kinh tế – dân số thế giới.
Tính đến ngày 31 tháng 12 năm 2021, 2019-nCoV và các biến thể đã lây lan sang 223 quốc gia với hơn 286,2 triệu trường hợp được xác nhận và hơn 5,44 triệu trường hợp tử vong được báo cáo. Bệnh nhân ở mọi lứa tuổi đều có nguy cơ mắc bệnh trong đó nam giới dễ mắc bệnh hơn nữ giới, đặc biệt bệnh sẽ tiến triển nhanh và nặng với người trên 60 tuổi hoặc có các bệnh lý cơ bản đi kèm như béo phì, tim mạch, thận mãn tính, tiểu đường, bệnh phổi mãn tính, ung thư, bệnh nhân ghép tế bào gốc tạo máu….
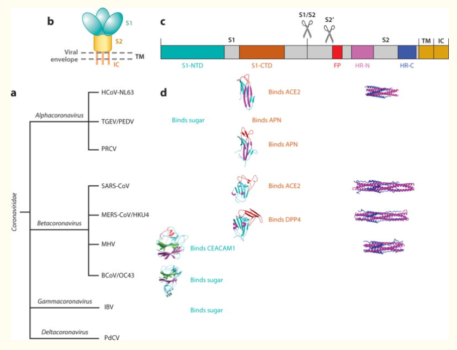
(a) Phân loại coronavirus; (b) Sơ đồ cấu trúc gai coronavirus; (c) Sơ đồ cấu trúc phân tử gai coronavirus; (d) Tóm tắt các cấu trúc và chức năng của gai coronavirus.
CƠ CHẾ GÂY BỆNH
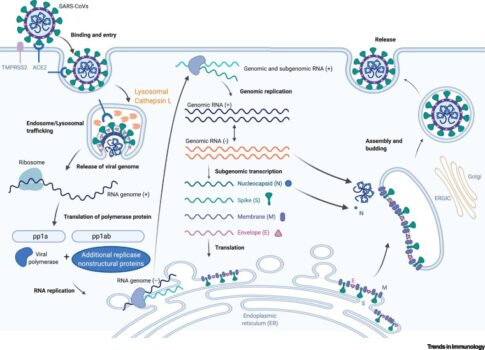
2019-nCoV là virus RNA sợi đơn dương (+ ssRNA) có đầu 5’-cap và đuôi 3 ‘-poly-A, chứa 29891 nucleotide, mã hóa 9860 axit amin. Vỏ nucleocapsid bao bọc ssRNA bên trong và bên ngoài gắn 16 protein phi cấu trúc, 5-8 protein phụ và 4 protein cấu trúc thực hiện các chức năng chuyên biệt.
Ở giai đoạn sớm, khi xâm nhập vào hệ hô hấp và đi vào mạch máu, số lượng glycoprotein bề mặt spike tăng nhanh, tạo thành hình vương miện, phân cắt thành 2 tiểu đơn vị:
– Amino (N)-terminal S1 gồm vùng gắn kết thụ thể (RBD) và vùng đuôi kết thúc N-terminal (NTD), giúp virus xâm nhập vào tế bào chủ và trung hòa đáp ứng miễn dịch.
– Carboxyl (C)-terminal S2 chứa peptid dung hợp, xuyên màng và tế bào chất giúp dung hợp màng tế bào vật chủ.
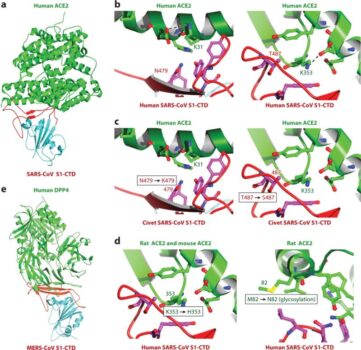
Tiểu đơn vị S1 dung giải tế bào vật chủ, nhận diện các thụ thể ACE2 trên biểu mô đường hô hấp, đồng thời tăng số lượng S2 dung giải thành và màng tế bào, cho phép RNA virus xâm nhập. Sau đó, 2019-nCoV tổng hợp polyprotein 1a / 1ab kích hoạt quá trình sao chép RNA, tổng hợp các sgRNA tạo nên phức hợp sao chép – phiên mã tham gia vào quá trình phiên mã. Sau khi kết thúc phiên mã, các gen điều hòa phiên mã ở vùng mã hóa trên khung đọc mở ORFs – khung dịch mã mRNA từ DNA tương ứng tạo thành protein hoàn chỉnh. Sự thay đổi vị trí giữa ORF1a và ORF1b tạo nên pp1a và pp1ab nhờ protease 3CLpro hoặc Mpro tổng hợp các protein phi cấu trúc NSP 1-16. ORFs khác mã hóa các protein cấu trúc như các protein gai, màng, vỏ nucleocapsid và chuỗi proteic phụ. Các biến thể với cấu trúc sgRNA khác nhau có khả năng gây bệnh khác nhau. Ví dụ, số lượng S1, S2 và homotrimers tăng nhanh thúc đẩy hình thành các gai trên bề mặt virus, tăng khả năng nhận diện và liên kết với các thụ thể của tế bào vật chủ.
Sự biến đổi di truyền trong các gen ảnh hưởng đến khả năng gây bệnh của 2019-nCoV. Các biến thể Alpha, Beta, Gamma và Delta có các đột biến ở RBD và NTD, trong đó đột biến N501Y nằm trên RBD là xuất hiện ở các biến thể (trừ biến thể Delta) làm tăng ái lực của đột biến protein với các thụ thể ACE 2 giúp virus xâm nhập vào tế bào vật chủ. Thời gian ủ bệnh trung bình của SARS-CoV-2 được ước tính là 5,1 ngày và phần lớn bệnh nhân sẽ xuất hiện các triệu chứng trong vòng 11,5 ngày kể từ ngày nhiễm bệnh.
Ở giai đoạn muộn, tế bào vật chủ kích hoạt các tế bào lympho T, bạch cầu đơn nhân và bạch cầu trung tính giải phóng các cytokine TNF α, GM-CSF, IL-1, IL-6, IL-1β, IL-8 , IL-12 và IFN -γ gây ra phản ứng viêm tại mạch máu, cơ tim và toàn thân; sự gia tăng tính thấm thành mạch và hiện tượng phù phổi do viêm nội tâm mạc hoặc rối loạn hệ thống RAAS ….Ngoài ra, sự liên kết của kháng nguyên SARS-CoV-2 với thụ thể Toll-Like chuyển hóa pro-IL-1β tạo thành IL-1β gây nên tình trạng viêm phổi, xơ vữa động mạch,rối loạn đường tiêu hóa, gan mật, tim mạch, thận và hệ thần kinh trung ương.
Việc xác định trình tự gen định kỳ phát hiện các biến thể di truyền mới của 2019-nCoV. Đáng chú ý, tần xuất xuất hiện đột biến rất thấp trước khi nhận dạng biến thể D614G – chủng có tỷ lệ lây nhiễm cộng đồng cao nhưng không gây triệu chứng nặng. Các biến thể lây lan nhanh, độc lực mạnh, ít bị trung hòa bởi kháng thể và trốn tránh hệ miễn dịch cơ thể như đột biến mất đoạn K417N của biến thể Beta, Gamma có ái lực liên kết với ACE làm tăng nguy cơ lây truyền và giảm khả năng trung hòa của kháng thể đơn dòng và miễn dịch nhân tạo sau tiêm chủng.
XÉT NGHIỆM CHẨN ĐOÁN 2019-nCoV
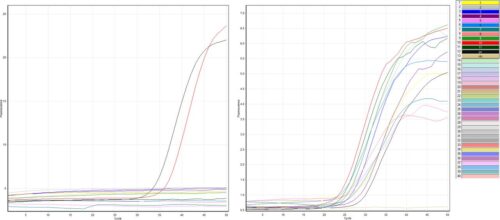
Xét nghiệm sinh học phân tử realtime PCR thực hiện trong 4 – 6 giờ trên hệ thống khuếch đại đoạn gen – PCR và hệ thống realtime cho kết quả dương tính khi giá trị chu kỳ ngưỡng Ct ≥ 30, có độ nhạy và độ đặc hiệu cao phụ thuộc vào loại mẫu, kỹ thuật lấy mẫu, thời gian thực hiện và nguồn gốc bệnh phẩm. Sử dụng dịch ngoáy tỵ hầu, dịch hầu họng của người bệnh có triệu chứng hoặc không có triệu chứng hoặc dịch nội soi phế quản ở bệnh nhân thở máy để ly trích đoạn gen đặc trưng kết hợp với các phức hợp đầu dò – đoạn mồi đặc hiệu nhận diện 2019-nCoV và các biến thể như đoạn mồi 2019-nCoV_N1 và 2019-nCoV_N2 – phát hiện gen mục tiêu trên vỏ nucleocapsid (N), RP: nhận diện RNase P và nCoVPC – đoạn gen của 2019-nCoV trong mẫu chứng dương đối chiếu kết quả với các mẫu bệnh phẩm.
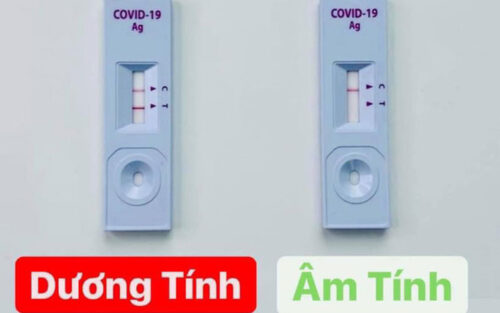
Xét nghiệm test nhanh kháng nguyên cho kết quả trong 15-30 phút, có độ nhạy kém hơn xét nghiệm realtime PCR, sử dụng cho đối tượng tiếp xúc trực tiếp với nguồn bệnh, thường xuyên di chuyển ở nhiều địa phương, làm việc trong môi trường đông đúc, kín gió…..Kết quả âm tính – không có kháng nguyên SARS-CoV-2 hoặc nồng độ dưới ngưỡng phát hiện, xuất hiện 1 vạch chứng C. Kết quả Dương tính – mẫu bệnh phẩm có kháng nguyên SARS-CoV-2 làm xuất hiện 2 vạch chứng C và vạch kết quả T. Trường hợp kết quả không có giá trị khi cả vạch chứng C và vạch kết quả T không xuất hiện. Hoặc vạch chứng C không xuất hiện nhưng vạch kết quả T xuất hiện, do thiếu mẫu hoặc khay thử bị hỏng.
Xét nghiệm huyết thanh học phát hiện các kháng thể chống 2019-nCoV giúp đánh giá khả năng miễn dịch do nhiễm trùng hoặc tiêm chủng thông qua định lượng và định tính kháng thể sinh ra chống lại kháng nguyên SARS-CoV-2 Tuy nhiên, phương pháp có những hạn chế về độ đặc hiệu và độ nhạy so với các phương pháp khác.
Các xét nghiệm về công thức máu toàn bộ, chuyển hóa toàn diện bao gồm xét nghiệm chức năng thận – gan, khả năng đông máu, các dấu hiệu viêm như ESR, protein phản ứng C, ferritin, lactate dehydrogenase, D-dimer và procalcitonin nên được thực hiện ở tất cả bệnh nhân nghi ngờ nhiễm bệnh.
Xét nghiệm hình ảnh hỗ trợ chẩn đoán, theo dõi tình trạng bệnh ở các giai đoạn khác nhau gồm chụp X-quang phổi, siêu âm phổi hoặc chụp CT, HRCT. Kiểm tra X-quang ngực tiêu chuẩn có độ nhạy thấp trong việc xác định những thay đổi sớm ở phổi; ở giai đoạn nhiễm trùng nặng phát hiện hình ảnh mờ ở phế nang đa ổ hai bên, tràn dịch màng phổi. Các phát hiện CT cho kết quả ở các vùng kín mờ GG đa ổ, các hố lõm, vôi hóa, nổi hạch và tràn dịch màng phổi. Siêu âm phổi đánh giá sự tiến triển của bệnh dựa vào đặc điểm của phổi như đường màng phổi dày lên, không liên tục; tổn thương dưới màng cứng ở dạng nốt loang lổ nhỏ hoặc hiện tượng “lá phổi trắng” ….
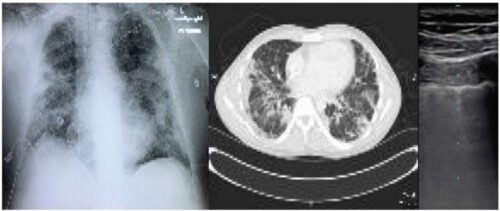
(a) Xquang ngực có hình mờ 2 bên; (b) CT có hình mờ lan tỏa dạng kính mờ ưu thế ngoại vi; (c) Siêu âm tại giường cho thấy ưu thế vân Kerley.
ThS Nguyễn Vân Hương
Tài liệu tham khảo
- Marco Cascella; Michael Rajnik; Abdul Aleem; Scott C. Dulebohn; Raffaela Di Napoli (2021), Features, Evaluation, and Treatment of Coronavirus (COVID-19) Bookshelf ID: NBK554776 PMID: 32150360
- CDC’s Diagnostic Test for COVID-19 Only and Supplies (16/08/2020)
 1900 2039
1900 2039