Trong những năm gần đây, tỷ lệ mắc bệnh nhiễm trùng do các loại vi khuẩn đề kháng kháng sinh tăng lên rõ rệt ở cả bệnh viện và trong cộng đồng. Nguyên nhân chính dẫn đến việc đó là do việc lạm dụng kháng sinh sai mục đích, dùng liều vô tội vạ và đặc biệt là trong việc người dân tự ý mua kháng sinh để tự điều trị dẫn đến hầu hết tất cả các vi khuẩn gây bệnh nặng đều đã sinh ra chủng kháng thuốc. Hiện nay, gần như tất cả các vi khuẩn gây bệnh nặng đều có kháng thuốc. Một thống kê ở Canada cho thấy: hàng năm có khoảng 25 triệu đơn thuốc kháng sinh được kê và trong đó trên 50% kháng sinh được kê không hợp lý, vì vậy không ngạc nhiên gì về tình hình phát triển kháng thuốc của vi khuẩn. Bệnh nhân nhập viện là các đối tượng dễ gây lây truyền các vi khuẩn kháng thuốc, đặc biệt các bệnh nhân ở phòng hồi sức (ICU). Ước tính khoảng 60% các nhiễm trùng bệnh viện trên toàn thế giới là do các vi khuẩn kháng thuốc gây ra. Ở Bắc Mỹ, khoảng 1/3 bệnh nhân nhập viện được cho dùng kháng sinh trong thời gian điều trị tại bệnh viện. Theo nhiều nghiên cứu khác nhau, tỷ lệ sử dụng không hợp lý thuốc kháng sinh chiếm khoảng 40-75%, và từ 30-75% bệnh nhân có thâm nhiễm phổi được cho dùng kháng sinh do một nguyên nhân không phải nhiễm trùng (4-6). Việc tiếp xúc vô ích với kháng sinh không chỉ làm tăng nguy cơ độc tính cho bệnh nhân, tác dụng phụ, tương tác thuốc, bội nhiễm, kéo dài bệnh tật và thậm chí tử vong, mà còn là nguyên nhân chính gây phát tán sự kháng thuốc.
Thế nào là đề kháng kháng sinh?
Đề kháng kháng sinh là khi nồng độ ức chế tối thiểu (MIC) của vi khuẩn đó cao hơn so với nồng độ ức chế của đa số các chủng vi khuẩn khác thuộc cùng loài đó. Nghĩa là chủng vi khuẩn được gọi là “đề kháng” khi nồng độ kháng sinh mà vi khuẩn đó có thể chịu đựng được trở nên tăng cao hơn so với nồng độ kháng sinh đạt được trong cơ thể sau khi dùng thuốc. Khi đó, với cùng liều kháng sinh, vi khuẩn kháng thuốc vẫn có thể tồn tại. Vấn đề trên dân gian thường gọi là “lờn thuốc”.
Trên thực tế lâm sàng, đôi khi sự đề kháng với kháng sinh này có thể dẫn đến tình trạng đề kháng cho kháng sinh khác, đây được gọi là đề kháng chéo. Theo một báo cáo năm 2007, ở Canada tỷ lệ các chủng phế cầu đề kháng với nhóm Macrolid tăng từ 10% năm 1997 lên 21,7% năm 2007; tỷ lệ đề kháng với clindamycin là 12,4%, kháng cotrimoxazol là 7%, kháng penicillin G : 16,2%. Có sự đề kháng chéo giữa penicillin G và các kháng sinh khác, đặc biệt là Macrolid, clindamycin và Co-trimoxazol. Nhưng may là vẫn còn kháng yếu với nhóm quinolon (<2%).
Vi khuẩn được gọi là đa đề kháng (multiresistant) chỉ còn nhạy cảm với rất ít kháng sinh và đã đề kháng với rất nhiều kháng sinh hoặc nhiều nhóm kháng sinh.

Cơ chế đề kháng của vi khuẩn
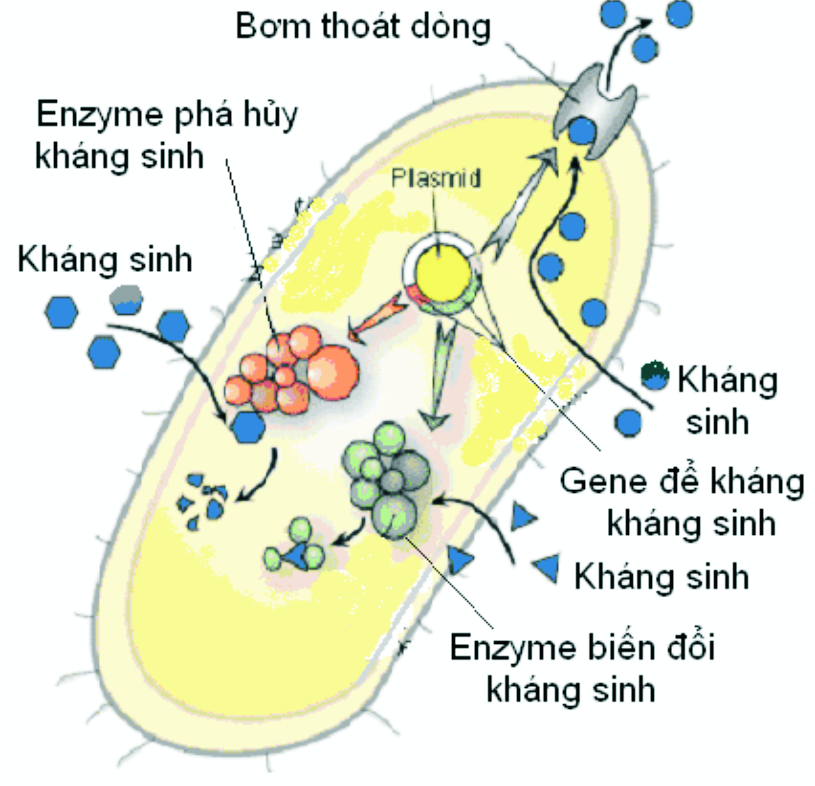
- Giảm tính thấm của tế bào vi khuẩn: Các vi khuẩn là các vi sinh vật đơn bào màng tế bào là chất phân cách tế bào chất với môi trường bên ngoài. Các vi khuẩn gram âm còn được trang bị thêm một vỏ bên ngoài, gọi là thành ngoài, có tác dụng như một hàng rào che chở. Chất dinh dưỡng và kháng sinh phải đi ngang qua lớp vỏ này để thấm vào bên trong vi khuẩn, theo cách thức khuếch tán thụ động ngang qua các kênh (lỗ nhỏ). Sự giảm tính thấm của tế bào làm giảm lượng kháng sinh đi vào bên trong đến đích tác dụng, nguyên nhân do biến đổi tính thấm lớp màng bên trong hoặc bên ngoài vi khuẩn. Sự biến đổi các lỗ của lớp thành tế bào vi khuẩn gram âm có thể làm giảm hoặc ngăn cản sự khuyếch tán của kháng sinh vào vị trí tác dụng. Dạng đề kháng này nói chung xãy ra đối với nhiều kháng sinh của nhiều nhóm khác nhau, do có khi các kháng sinh khác nhau nhưng có thể dùng chung một loại lỗ. Mặt khác, sự đề kháng này là đặc hiệu khi một kháng sinh chỉ dùng riêng một loại lỗ. Ví dụ sự đề kháng của Pseudomonas aeruginosa với imipenem là sự đề kháng đặc hiệu gây ra do mất đi các lỗ riêng dành cho các carbapenem.
- Ức chế bằng enzym: Vi khuẩn sản xuất ra enzym gây phân hủy hoặc làm bất hoạt kháng sinh. Sự sản xuất enzym có thể được cảm ứng bới một yếu tố bên ngoài (một kháng sinh khác) hoặc bất biến (không bị ảnh hưởng bởi kích thích bên ngoài).
- Biến đổi vị trí gắn kết: Hiện tượng này là do nguồn gốc từ nhiễm sắc thể hoặc plasmid, theo cơ chế làm giảm độ ái lực của kháng sinh tại vị trí tác dụng. Như Biến đổi các protein liên kết với penicillin, Biến đổi vị trí gắn kết ở ribosom, Biến đổi men DNA-gyras và men topoisomerase, Biến đổi các tiền chất đích ở thành tế bào vi khuẩn, Biến đổi các enzyme đích
- Bơm đẩy: Kháng sinh không thể đạt đến vị trí tác dụng do bơm đẩy chủ động đẩy Kháng sinh ra khỏi tế bào vi khuẩn. Các chất vận chuyển đẩy thuốc ra là các thành phần bình thường của tế bào vi khuẩn và góp phần lớn cho tính đề kháng nội sinh của vi khuẩn chống lại nhiều thuốc kháng sinh. Các bơm này cần năng lượng. Việc tiếp xúc với thuốc kháng sinh làm thuận lợi cho việc tăng số lượng bơm do đột biến các chất mang, làm tăng mạnh tính đề kháng của vi khuẩn. Đây cũng có thể là nguyên nhân gây đề kháng chéo. Ví dụ, ciprofloxacin có thể làm thuận lợi việc phát tán đề kháng với cephalosporin theo cơ chế bơm đẩy. Các vi khuẩn gây bệnh quan trọng trên lâm sàng có mang bơm đẩy gây kháng thuốc là Coli và Shigella . Staphylococcus aureus có thể cũng có bơm đẩy làm cho vi khuẩn đề kháng với kháng sinh nhóm Macrolid.
Hiện nay, việc lạm dụng thuốc kháng sinh, sử dụng thuốc kháng sinh bừa bãi đã làm tăng nguy cơ tác dụng phụ và trở thành tình trạng kháng kháng sinh. Vì thế, bệnh nhân nên lựa chọn các cơ sở y tế uy tín, có chuyên môn tốt để điều trị và hướng dẫn sử dụng thuốc kháng sinh hiệu quả nhất.
DS. Đặng Đức Huy – Khoa KTXNYH (Tổng hợp)
TÀI LIỆU THAM KHẢO
[1] Davies J. Origins and evolution of antibiotic resistance. Microbiologia 1996;12:9-16.
[2] Yamashita SK, Louie M, Simor AE, Rachlis A. Microbiological surveillance and parenteral antibiotic use in a critical care unit. Can J Infect Dis 2000;11:107-11.
[3] Knothe GP, Shah P, Kremery V, Antai M, Mitsuhashi S. Transferable resistance to cefotaxime, cefoxitin, cefamandole and cefuroxime in clinical isolates of Klebsiella pneumoniae and Serratia marcescens. Infection 1983;11:315-7.
[4] Agence de la santé publique du Canada. Programme canadien de surveillance des infections nosocomiales : Surveillance de Staphylococcus aureus résistant à la méthicilline (SARM) chez les patients hospitalisés dans des hôpitaux canadiens de soins de courte durée. http://www.phac-aspc.gc.ca/ nois-sinp/reports-rapport/mrsa-sarm_result-fra.php (site visité le 19 avril 2009).
[5] Mandell GL, Bennett JE, Dolin R. Mandell. Douglas and Bennett’s principles and practice of infectious diseases. Sixième édition, Elservier, Churchill Livingstone éditeurs, USA. Édition en ligne. http://www.ppidonline. com (site visité le 1er avril 2009).
 1900 2039
1900 2039